人工腎臓について Q14〜Q17
Q14 血液透析濾過は他の人工腎臓治療とどこが違うんですか?
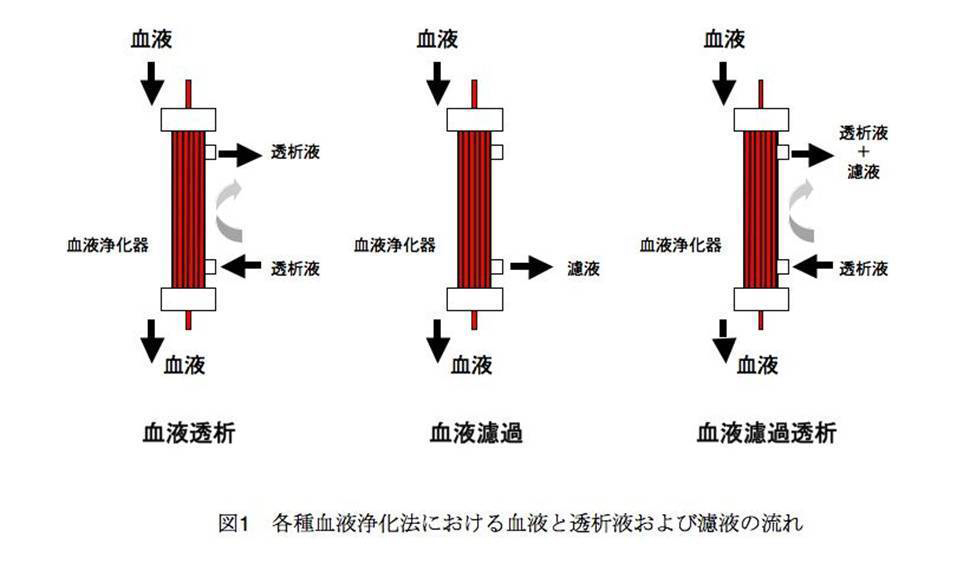
(A14) 血液濾過透析(hemodiafiltration)は血液透析と血液濾過を同時に行う血液浄化法の一種です.血液透析および血液濾過と血液濾過透析との施行方法の違いを図1に示しました.図に示す血液浄化器は中空糸型の血液浄化器です.このタイプの血液浄化器は半透膜でできたストローのような形状をした中空糸を5000〜10000本束ねて作成されています.
図において血液を中空糸の内側に上から下方向に流した場合,一番左に示す血液透析では透析液を中空糸の外側に下から上に流します.血中の物質は中空糸の内側を流れる血液から外側を流れる透析液に拡散の原理で移動します.その結果血液を浄化することができます.図の真ん中に示す血液濾過では中空糸の外側に陰圧をかけます.血中の物質および水分は中空糸の内側から外側に対流の原理で移動します.その結果血液を浄化することができます.一番右に示す血液濾過透析では中空糸の外側に透析液を流すことで血液透析を行いつつ,中空糸の外側に陰圧をかけることで血液濾過も同時に行います.その結果血中の不要物質は拡散と対流の両方の原理で中空糸の内側から外側に移動します.つまり血液濾過透析は血液透析と血液濾過を同時に行う血液浄化法で,血液透析の優れた小分子量物質除去性能と,血液濾過の優れた中分子量物質除去性能を同時に兼ね備えた,理想的な人工腎臓治療と言えます.
ではこのような理想の血液浄化療法が最近になってようやく臨床応用される様になったのはなぜでしょうか?
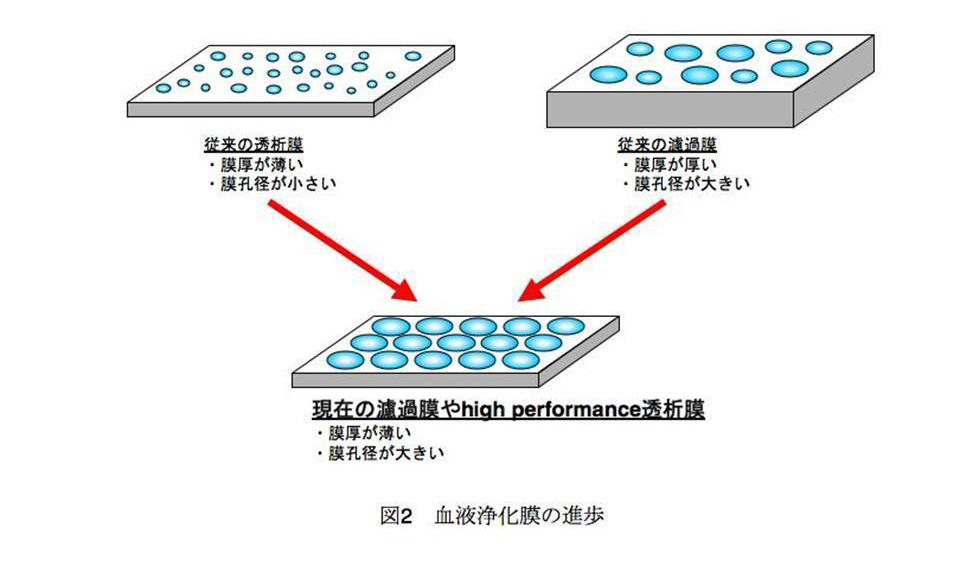
ここで血液浄化膜の進歩についてご説明したいと思います.先に示したように,血液透析は物質の拡散現象を利用して血液浄化を行う治療です.そのため,物質が拡散しやすいように血液透析器に使用される半透膜はとても薄く作られていました.薄く作るが故に強度の問題で,あまり大きな孔を半透膜に開けることができませんでした.
一方,血液濾過は対流現象を利用して血液浄化を行う治療です.そのため濾過する際の圧力に耐えられるように半透膜の膜厚を厚くし強度を高めていました.膜が厚く丈夫なので大きな孔を半透膜に開けることができました.つまり以前は透析用の膜と濾過用の膜は全く異なる構造をしており,透析と濾過とを同時に施行する血液透析濾過に使用するにはどちらの膜も適していませんでした.成膜技術の発展に伴い,透析膜は膜孔径をより大きく,濾過膜は膜厚をより薄くすることが可能となりました.これが現在のhi-performance membraneと呼ばれる膜です.この透析にも濾過にも適した高性能な血液浄化膜が誕生したおかげで,血液濾過透析が可能となりました.
余談ですが血液濾過透析の名称についてお話しします.血液濾過透析の英語表記はhemodiafiltrationで,HDFと略されます.Hemodiafiltrationを直訳しますと血液透析濾過となります.しかし,HDFに古くから携わる臨床家の間では語呂の関係から血液濾過透析と称することが多く,血液透析濾過と血液濾過透析の呼び名が混在しています.本解説においては私が呼び慣れた血液濾過透析に統一させていただきました.
(山梨大学医学部救急集中治療医学講座 松田兼一)
Q15 急性血液浄化法について、基礎的な情報が欲しいのですが。
(A15) 急性血液浄化法とは,慢性維持透析に代表される慢性疾患に用いられる血液浄化法の対極に位置する,急性期に用いられる血液浄化法の総称と考えられていることがあります.しかし,日本急性血液浄化学会の欧文名にJapan Society for Blood Purification in Critical Careが用いられていることからもわかるように,急性血液浄化法とはICUに収容されているような重症症例に対して施行する血液浄化法の総称とすべきと考えています.
急性血液浄化法について筆者が推薦図書を下に示します.ご参照下さい.

左から
急性血液浄化法,平澤博之編,1999,総合医学社,東京
CHDFの理論と実際—原理・施行法編-,平澤博之編,1998,総合医学社,東京
CHDFの理論と実際—各種疾患応用編-,平澤博之編,1999,総合医学社,東京
急性血液浄化法-あんな症例・こんな症例-,平澤博之編,2006,医学図書出版,東京.
(山梨大学医学部救急集中治療医学講座 松田兼一)
Q16 ダイアライザの性能評価には、決められた方法があるんですか?
(A16) 血液透析などに用いられる血液浄化器を、ひとりひとりの患者に適切に選択するためには、その性能が客観的な方法で評価されていなければなりません。この性能評価法については、いろいろな学術団体によって検討されてきました。古くは水溶液系の評価法が日本人工臓器学会から提案されており1)、基本的な方法論は他の評価法に受け継がれています。血液系の評価法を含み、現在、最も信頼されているのは日本透析医学会によるものです。この中には、血液浄化器の性能の分類と性能評価の方法が規定されています2)。なお、2008年に一部が修正されています3)。具体的には、血液浄化器の透水性を表す限外濾過率、溶質透過性を表すクリアランス、濾過に伴う溶質の透過率を表すふるい係数について、その測定法ならびに推算法について記載されていますので、ご参照下さい。
文献
- 日本人工臓器学会:ダイアライザー性能評価基準、日本人工臓器学会, 1982.
- 佐藤 威、斉藤 明、内藤 秀宗、鈴木 正司、秋沢 忠男、篠田 俊雄、峰島 三千男、金 成泰、秋葉 隆:報告 各種の血液浄化法の機能と適応 – 血液浄化器の性能評価法と機能分類、透析会誌 29: 1231-1245, 1996.
- 秋葉 隆、川西秀樹、峰島三千男、政金生人、友 雅司、川崎忠行、西沢良記:透析液水質基準と血液浄化器性能評価基準2008、透析会誌 41: 159-167, 2008.
(東京女子医科大学臨床工学科 峰島三千男)
Q17 装着型あるいは体内植え込み型人工腎臓の研究はどこまで進んでいますか?
(A17) 結論からいえば、残念ながら現状ではほとんど進んでいません。人工腎臓による血液透析はすでに臨床応用に成功してから60年超の歴史があり、技術的には確立していますが、この治療は週3回、1回4時間程度、間歇的に行われるのが普通です。人工腎臓を装着もしくは体内に植え込むことによって、生体腎臓と同等の機能を発揮させようとする発想はかなり以前からありましたが、それを困難にしている一因は、生体と人工腎臓が接触する部分(インターフェース)の医療材料といえるでしょう。血液の体外循環には抗凝固薬の使用が不可欠ですが、適切に使用しても血栓や凝血塊が形成され、人工腎臓の交換を余儀なくされることがあります。この意味では、他の人工臓器治療同様、生体適合性の高い医療材料の開発が待ち望まれます。
人工腎臓を用いた治療の長時間化、連続化が有効であることは、すでに臨床的にも明らかになっています。近未来の人工腎臓治療として、現在の血液透析を長時間化または頻回に行うものが注目されている。夜間在宅で就寝中に、安全に施行可能な透析療法が実現すれば、患者の病態は大幅に改善されるでしょう。これには、体外循環を連続的に監視するモニタリング技術とそれを安全に施行できるような制御技術、すなわち装置の改良に依存する部分が大きいものと思われます。一方、遠未来の人工腎臓治療としては、尿細管機能を付加したハイブリッド型もしくはバイオ人工腎臓の研究が15年以上前から検討されています。ティッシュエンジニアリングによる再生医療、免疫寛容にもとづく異種移植、マイクロ・ナノ技術による超人工腎臓治療などの可能性に期待したいと思います。
(東京女子医科大学臨床工学科 峰島三千男)